Ten artykuł ma na celu dostarczenie kompleksowych informacji na temat zespołu chronicznego zmęczenia (ME/CFS), pomagając czytelnikom zrozumieć jego objawy i odróżnić je od zwykłego przemęczenia. Dowiesz się, jakie symptomy są kluczowe dla diagnozy, jak długo muszą trwać oraz jakie kroki należy podjąć, aby uzyskać fachową pomoc i postawić prawidłową diagnozę.
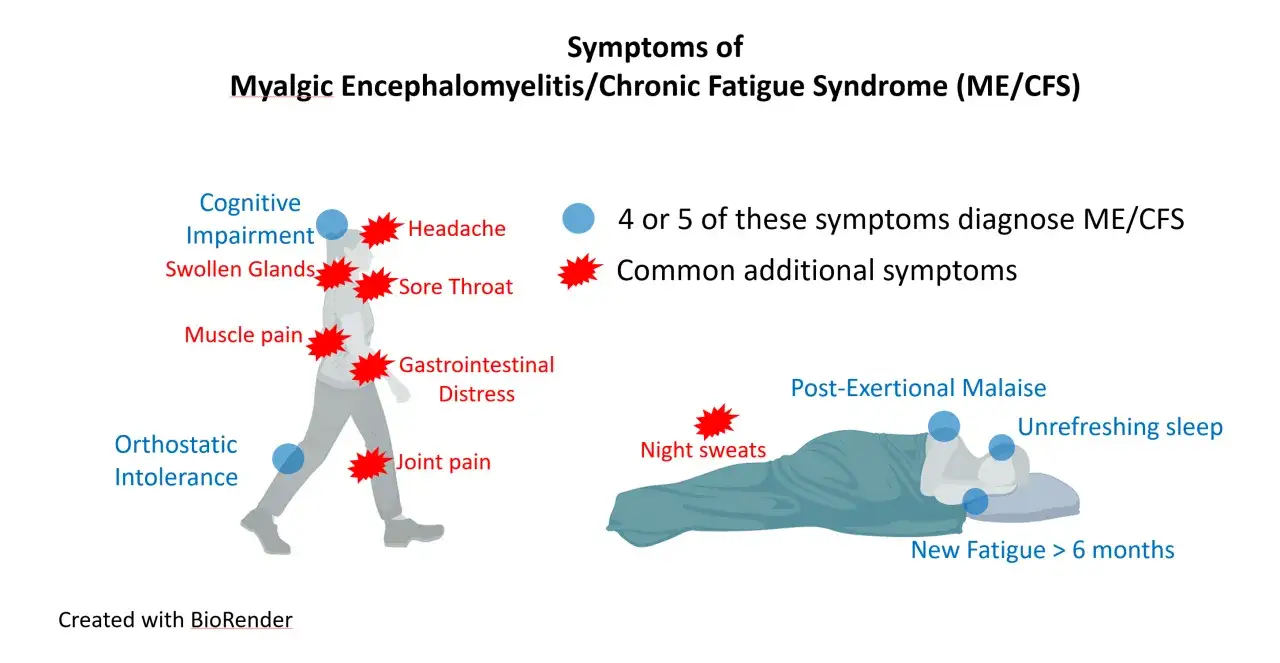
Kluczowe objawy zespołu chronicznego zmęczenia to zmęczenie, PEM, zaburzenia snu i mgła mózgowa
- ME/CFS charakteryzuje się znacznym zmęczeniem trwającym co najmniej 6 miesięcy, które nie ustępuje po odpoczynku.
- Złe samopoczucie powysiłkowe (PEM) to pogorszenie objawów po minimalnym wysiłku, pojawiające się z opóźnieniem.
- Typowe są zaburzenia snu, które nie przynoszą regeneracji, oraz problemy poznawcze, znane jako "mgła mózgowa".
- Inne częste objawy to nietolerancja ortostatyczna, bóle mięśni i stawów, tkliwe węzły chłonne oraz problemy trawienne.
- Diagnoza opiera się na analizie objawów i wykluczeniu innych chorób, nie ma jednego specyficznego testu.

Czy to już choroba, czy tylko zmęczenie? Jak odróżnić ME/CFS od zwykłego wyczerpania
Zespół chronicznego zmęczenia (ME/CFS), znany również jako encefalopatia mialgiczna, to znacznie więcej niż zwykłe zmęczenie. To złożona, przewlekła choroba, która potrafi wywrócić życie do góry nogami. W mojej praktyce często spotykam się z pytaniem, gdzie leży granica między "po prostu jestem zmęczony" a "coś jest ze mną nie tak". Kluczowa różnica polega na tym, że zmęczenie w ME/CFS jest niewyjaśnione, znaczące i znacząco obniża zdolność do wykonywania codziennych czynności, a co najważniejsze nie mija po odpoczynku.
Zmęczenie, które nie mija po odpoczynku: pierwszy sygnał alarmowy
Wyobraź sobie zmęczenie, które towarzyszy Ci każdego dnia, bez względu na to, ile śpisz, jak zdrowo się odżywiasz czy jak bardzo próbujesz zwolnić. Właśnie tak wygląda "znaczne, niewyjaśnione zmęczenie" w kontekście ME/CFS. To nie jest zwykłe wyczerpanie po intensywnym dniu. To stan, w którym nawet podstawowe czynności, takie jak wstanie z łóżka, przygotowanie posiłku czy krótka rozmowa, stają się ogromnym wyzwaniem. To zmęczenie jest tak głębokie i uporczywe, że znacząco wpływa na codzienne funkcjonowanie, uniemożliwiając pracę, naukę czy nawet proste interakcje społeczne. Jak wskazują kryteria diagnostyczne, to właśnie ten rodzaj zmęczenia, które nie ustępuje po odpoczynku, jest jednym z filarów diagnozy.
Jak długo muszą trwać objawy, aby można było podejrzewać zespół chronicznego zmęczenia?
Aby w ogóle zacząć mówić o podejrzeniu zespołu chronicznego zmęczenia, objawy, o których wspominam, muszą utrzymywać się przez co najmniej 6 miesięcy. To ważny punkt, ponieważ pozwala odróżnić ME/CFS od krótkotrwałych epizodów wyczerpania, które mogą być spowodowane stresem, infekcją czy innymi przejściowymi problemami zdrowotnymi. Ta długotrwałość jest jednym z kluczowych kryteriów diagnostycznych, co podkreślają wytyczne.

Złe samopoczucie powysiłkowe (PEM): kluczowy objaw, którego nie można zignorować
Jeśli miałbym wskazać jeden objaw, który moim zdaniem jest najbardziej charakterystyczny i wręcz definiujący dla ME/CFS, byłoby to złe samopoczucie powysiłkowe, czyli PEM (Post-Exertional Malaise). To właśnie ono najczęściej odróżnia ME/CFS od wielu innych schorzeń powodujących zmęczenie i stanowi centralny element diagnostyki tej choroby. Zrozumienie PEM jest absolutnie kluczowe dla pacjentów i ich otoczenia.
Czym jest PEM i dlaczego definiuje tę chorobę?
PEM to gwałtowne i nieproporcjonalne pogorszenie symptomów, które następuje po minimalnym wysiłku zarówno fizycznym, jak i umysłowym. Zamiast czuć się lepiej po aktywności, osoby z ME/CFS doświadczają znacznego nasilenia wszystkich swoich dolegliwości: zmęczenia, bólu, problemów poznawczych, zaburzeń snu i wielu innych. To właśnie ta specyficzna reakcja organizmu na wysiłek odróżnia ME/CFS od innych chorób, w których zmęczenie jest objawem. W przeciwieństwie do zwykłego zmęczenia, które mija po odpoczynku, PEM często prowadzi do wielodniowego, a nawet wielotygodniowego pogorszenia stanu zdrowia, co czyni go najbardziej uciążliwym i definiującym symptomem.
Jak rozpoznać PEM? Zwróć uwagę na te opóźnione reakcje organizmu
Jedną z najbardziej zdradliwych cech PEM jest jego opóźnione pojawianie się. Objawy mogą nie wystąpić od razu po wysiłku, ale dopiero po 24, a nawet 48 godzinach. To sprawia, że pacjentom i ich bliskim trudno jest powiązać pogorszenie stanu z konkretną aktywnością. Przykłady minimalnych wysiłków, które mogą wywołać PEM, to nie tylko intensywny trening. Dla osoby z ME/CFS może to być krótki spacer do sklepu, rozmowa telefoniczna, czytanie książki, a nawet zbyt długa wizyta u fryzjera. Skutki takiego wysiłku mogą trwać dni, a nawet tygodnie, zmuszając chorego do całkowitego wycofania się z aktywności.
"Zapłaciłem za to następnego dnia": jak wysiłek fizyczny i umysłowy wpływa na chorych
"Zapłaciłem za to następnego dnia"
Ten cytat doskonale oddaje frustrację i bezradność, jakiej doświadczają pacjenci z ME/CFS. Często po dniu, w którym czuli się nieco lepiej i pozwolili sobie na odrobinę więcej aktywności być może spotkanie z przyjaciółmi, krótki spacer, czy nawet intensywniejsze myślenie w pracy następnego dnia budzą się z ogromnym poczuciem wyczerpania i nasileniem wszystkich objawów. To "płacenie" za wysiłek z opóźnieniem jest dla nich bardzo trudne do zaakceptowania i często niezrozumiałe dla otoczenia, które nie widzi bezpośredniego związku przyczynowo-skutkowego. Uczy to pacjentów bolesnej lekcji, że muszą bardzo ostrożnie zarządzać swoją energią, aby uniknąć kolejnego "crashu".

Główne filary diagnozy: Objawy, które muszą wystąpić obok przemęczenia
Oprócz chronicznego zmęczenia i PEM, istnieją inne kluczowe objawy, które muszą występować, aby można było postawić diagnozę ME/CFS. Są to swoiste filary, które dopełniają obraz choroby i pozwalają na jej odróżnienie od innych schorzeń. Przyjrzyjmy się im bliżej, bazując na danych z kryteriów diagnostycznych.
Sen, który nie przynosi ulgi: Na czym polegają zaburzenia snu w ME/CFS?
Jednym z najbardziej frustrujących aspektów ME/CFS są zaburzenia snu. Pacjenci często opisują, że nawet po długiej, nieprzerwanej nocy snu, budzą się zmęczeni, jakby wcale nie spali. To nie jest zwykła bezsenność, ale raczej sen, który nie spełnia swojej funkcji regeneracyjnej. Mimo spędzenia wielu godzin w łóżku, organizm nie odzyskuje sił, a pacjenci odczuwają chroniczne wyczerpanie już od samego rana. To zjawisko jest bardzo charakterystyczne dla ME/CFS i stanowi ważny element diagnostyczny."Mgła mózgowa": Kiedy umysł odmawia posłuszeństwa
Zaburzenia poznawcze, potocznie nazywane "mgłą mózgową", to kolejny uciążliwy objaw ME/CFS. Pacjenci doświadczają problemów z koncentracją, pamięcią krótkotrwałą, przetwarzaniem informacji, znajdowaniem odpowiednich słów (tzw. anomia) oraz z wielozadaniowością. Wyobraź sobie, że próbujesz skupić się na rozmowie, ale Twój umysł jest spowolniony, słowa uciekają, a proste zadania wydają się niewykonalne. To stan, który znacząco utrudnia codzienne funkcjonowanie, zarówno w pracy, jak i w życiu osobistym, i jest często jednym z najbardziej niepokojących symptomów dla samych pacjentów.
Nietolerancja ortostatyczna: Dlaczego stanie i siedzenie staje się wyzwaniem?
Nietolerancja ortostatyczna to stan, w którym objawy nasilają się w pozycji stojącej lub siedzącej i ustępują po położeniu się. W kontekście ME/CFS objawia się to często zawrotami głowy, kołataniem serca, uczuciem osłabienia, a nawet omdleniami, gdy pacjent przez dłuższy czas pozostaje w pozycji pionowej. Dzieje się tak, ponieważ organizm ma problem z utrzymaniem stabilnego ciśnienia krwi i przepływu do mózgu. Dla wielu chorych oznacza to, że nawet proste czynności, takie jak stanie w kolejce czy dłuższe siedzenie przy biurku, stają się niemożliwe i wyczerpujące, zmuszając ich do częstego kładzenia się.
Spektrum dolegliwości towarzyszących: Jakie inne objawy fizyczne daje ME/CFS?
Poza głównymi kryteriami diagnostycznymi, ME/CFS często manifestuje się szerokim spektrum dodatkowych dolegliwości. Choć nie są one uznawane za główne kryteria, ich obecność znacząco wpływa na jakość życia pacjentów i może pomóc w postawieniu prawidłowej diagnozy. Warto o nich wiedzieć, ponieważ często są bagatelizowane lub przypisywane innym schorzeniom.
Ból, który nie ma widocznej przyczyny: Mięśnie, stawy i głowa
Wielu pacjentów z ME/CFS doświadcza uporczywego bólu, który nie ma jasnej, widocznej przyczyny. Mówimy tu o bólach mięśni i stawów, które mogą być rozproszone po całym ciele, zmieniać lokalizację i nasilenie. Często pojawiają się również bóle głowy, które mogą być nowego typu, nasilać się lub zmieniać swój charakter w porównaniu do wcześniejszych doświadczeń. Ten rodzaj bólu jest często trudny do leczenia i znacząco obniża komfort życia, dodając do ogólnego poczucia wyczerpania.
Nawracające infekcje i tkliwe węzły chłonne: co próbuje zasygnalizować układ odpornościowy?
U osób z ME/CFS często obserwuje się objawy wskazujące na dysfunkcję układu odpornościowego. Należą do nich tkliwe węzły chłonne (najczęściej szyjne lub pachowe), które są powiększone i bolesne przy dotyku, choć bez wyraźnych oznak infekcji. Pacjenci skarżą się również na nawracający ból gardła, objawy grypopodobne oraz ogólne złe samopoczucie, które przypomina początek infekcji, ale nie rozwija się w pełnoobjawową chorobę. Może to sugerować, że układ odpornościowy jest w stanie ciągłej "gotowości" lub nieprawidłowo reaguje na bodźce.
Problemy z brzuchem, nadwrażliwość na bodźce i inne mniej znane symptomy
Lista dodatkowych dolegliwości jest długa i różnorodna. Często występują zaburzenia ze strony układu pokarmowego, takie jak zespół jelita drażliwego (IBS), charakteryzujący się bólem brzucha, wzdęciami, biegunkami lub zaparciami. Innym powszechnym objawem jest nadwrażliwość na światło i dźwięk, co sprawia, że pacjenci unikają jasnych pomieszczeń i głośnych miejsc. Mogą pojawić się również problemy z regulacją temperatury ciała, nocne poty, drętwienia czy mrowienia. Te symptomy, choć nie są podstawą diagnozy, są istotnym elementem pełnego obrazu choroby i pomagają w zrozumieniu jej złożoności.
Objawy to nie wszystko: Jak wygląda proces diagnostyczny w Polsce?
Rozpoznanie zespołu chronicznego zmęczenia w Polsce, podobnie jak w wielu innych krajach, jest procesem złożonym i często długotrwałym. Niestety, nie ma jednego specyficznego testu, który jednoznacznie potwierdziłby ME/CFS. Diagnoza opiera się przede wszystkim na szczegółowej analizie objawów klinicznych i rygorystycznym wykluczeniu innych schorzeń, które mogłyby dawać podobne symptomy. Chociaż świadomość na temat ME/CFS w Polsce rośnie, wciąż jest niewystarczająca, co bywa przyczyną opóźnień w diagnozie i leczeniu.
Od wywiadu do wykluczenia innych chorób: rola lekarza pierwszego kontaktu
Kluczową rolę w procesie diagnostycznym odgrywa lekarz pierwszego kontaktu. To on jest pierwszym punktem kontaktu i to od niego zależy, czy pacjent zostanie skierowany na odpowiednią ścieżkę. Lekarz powinien przeprowadzić szczegółowy wywiad medyczny, pytając o wszystkie objawy, ich nasilenie, czas trwania oraz wpływ na codzienne życie. Niezwykle ważne jest również zlecenie badań mających na celu wykluczenie innych chorób, które mogą naśladować ME/CFS. Ten etap jest często długotrwały i wymaga cierpliwości oraz aktywnej współpracy ze strony pacjenta.Jakie badania warto wykonać, aby sprawdzić inne przyczyny zmęczenia?
Aby wykluczyć inne potencjalne przyczyny chronicznego zmęczenia, lekarz może zlecić szereg badań. Do najczęstszych należą:
- Badania krwi: morfologia, OB, CRP (markery stanu zapalnego), poziom glukozy, elektrolity, funkcje nerek i wątroby.
- Badania hormonalne: TSH, fT3, fT4 (hormony tarczycy), kortyzol, w celu wykluczenia niedoczynności tarczycy czy niewydolności nadnerczy.
- Poziom witamin: szczególnie witaminy D i B12, których niedobory mogą powodować zmęczenie.
- Badania w kierunku infekcji: np. borelioza, wirus Epsteina-Barra, cytomegalia, wirusowe zapalenie wątroby.
- Badania w kierunku chorób autoimmunologicznych: np. przeciwciała ANA, RF.
- Inne: w zależności od objawów, mogą być to badania w kierunku cukrzycy, anemii czy chorób neurologicznych.
Rozpoznajesz te objawy u siebie lub bliskich? Praktyczne wskazówki, co robić dalej
Jeśli czytając ten artykuł, rozpoznajesz opisane objawy u siebie lub u kogoś bliskiego, to naturalne, że możesz czuć się zaniepokojony. Moim celem jest nie tylko dostarczenie informacji, ale także wskazanie praktycznych kroków, które możesz podjąć. Pamiętaj, że wczesne rozpoznanie i odpowiednie zarządzanie chorobą są kluczowe dla poprawy jakości życia.
Jak przygotować się do wizyty u lekarza, by precyzyjnie opisać swoje dolegliwości?
Wizyta u lekarza może być stresująca, a czas ograniczony. Aby jak najlepiej wykorzystać ten czas i pomóc lekarzowi w postawieniu diagnozy, przygotuj się solidnie:
- Spisz wszystkie objawy: Wymień każdy objaw, nawet ten, który wydaje Ci się mało istotny.
- Oceń ich nasilenie: Użyj skali (np. od 1 do 10) do opisania intensywności bólu, zmęczenia czy mgły mózgowej.
- Zanotuj czas trwania: Kiedy objawy się zaczęły? Czy są stałe, czy pojawiają się i znikają?
- Zidentyfikuj czynniki wywołujące i łagodzące: Co pogarsza, a co poprawia Twój stan? Czy wysiłek fizyczny lub umysłowy ma wpływ?
- Opisz wpływ na codzienne życie: Jak objawy wpływają na Twoją pracę, naukę, relacje społeczne, hobby? To pomoże lekarzowi zrozumieć skalę problemu.
- Przygotuj listę pytań: Zapisz wszystkie pytania, które chcesz zadać lekarzowi.
Przeczytaj również: Syndrom białego fartucha: Czy Twoje ciśnienie kłamie?
Dlaczego samoobserwacja i prowadzenie dziennika objawów jest tak ważne?
Prowadzenie dziennika objawów, często nazywanego "pacing diary", to jedno z najpotężniejszych narzędzi w zarządzaniu ME/CFS. Pozwala ono na monitorowanie wzorców zmęczenia, PEM, snu i innych symptomów w czasie. Zapisuj, co robiłeś danego dnia, ile spałeś, jaki był Twój poziom energii, kiedy pojawiły się objawy PEM i jak długo trwały.
Dlaczego to takie ważne?
- Dla lekarza: Dziennik dostarcza obiektywnych danych, które są kluczowe dla postawienia diagnozy i opracowania spersonalizowanego planu leczenia.
- Dla Ciebie: Pomaga Ci lepiej zrozumieć swoje ciało, zidentyfikować "granice energetyczne" i unikać przeciążenia, które prowadzi do PEM. Uczy Cię, jak rozkładać aktywności w ciągu dnia i tygodnia, aby minimalizować ryzyko pogorszenia stanu.