Czy zdarza Ci się, że Twoje palce stają się nagle blade, sine, a potem czerwone i bolesne, zwłaszcza pod wpływem zimna lub stresu? To zjawisko, znane jako objaw Raynauda, dotyka wielu osób i choć często jest łagodne, może być również sygnałem poważniejszych problemów zdrowotnych. Ten artykuł pomoże Ci zrozumieć, czym jest zespół Raynauda, jakie są jego charakterystyczne objawy i kiedy powinieneś skonsultować się z lekarzem.
Objaw Raynauda to napadowy skurcz naczyń, objawiający się zmianami koloru skóry palców i innymi dolegliwościami.
- Objaw Raynauda to napadowy skurcz tętnic, najczęściej w palcach rąk i stóp, wywołany zimnem lub stresem.
- Klasyczna triada objawów obejmuje fazy: bladości, sinicy i zaczerwienienia skóry.
- Oprócz zmian koloru, pacjenci doświadczają drętwienia, mrowienia, zaburzeń czucia i bólu.
- Objawy mogą dotyczyć także nosa, uszu, warg czy brodawek sutkowych.
- Rozróżnia się pierwotny (łagodny) i wtórny (związany z inną chorobą) zespół Raynauda.
- Pojawienie się objawów po 40. roku życia, owrzodzenia czy asymetria wymagają pilnej diagnostyki.
Twoje palce zmieniają kolor na zimnie? To może być pierwszy sygnał zespołu Raynauda
Jeśli zauważasz, że Twoje palce reagują na zimno lub stres w niecodzienny sposób, zmieniając kolor na blady, siny, a następnie czerwony, prawdopodobnie doświadczasz objawu Raynauda. To zjawisko polega na napadowym skurczu małych tętnic, głównie w palcach rąk i stóp. Choć dla wielu osób jest to jedynie uciążliwość, którą można kontrolować, w niektórych przypadkach może być to ważny sygnał, którego nie wolno ignorować, wskazujący na obecność innych, poważniejszych schorzeń. Zrozumienie tego mechanizmu jest kluczowe dla podjęcia odpowiednich kroków.
Czym jest napad Raynauda i dlaczego nie należy go ignorować?
Napad Raynauda to gwałtowny, przejściowy skurcz naczyń krwionośnych, który prowadzi do chwilowego ograniczenia dopływu krwi do dotkniętych obszarów. Najczęściej obserwujemy go w palcach dłoni i stóp, ale może pojawić się także w innych częściach ciała. Ignorowanie tego zjawiska może być błędem, ponieważ choć pierwotny objaw Raynauda jest zazwyczaj łagodny, to wtórny zespół Raynauda może być objawem innej, często poważnej choroby autoimmunologicznej, neurologicznej czy naczyniowej. W cięższych przypadkach, długotrwałe niedokrwienie może prowadzić do powikłań, takich jak owrzodzenia, a nawet martwica tkanek, co jest niezwykle bolesne i wymaga pilnej interwencji medycznej. Dlatego tak ważne jest, aby nie bagatelizować tych sygnałów i skonsultować się z lekarzem, który pomoże ustalić przyczynę i wdrożyć ewentualne leczenie.
Krótkie wprowadzenie: Jak zimno i stres wpływają na Twoje naczynia krwionośne?
Mechanizm wyzwalający objaw Raynauda jest fascynujący, choć dla dotkniętych nim osób bywa bardzo uciążliwy. Kiedy jesteśmy narażeni na niską temperaturę, na przykład wychodząc na mróz, sięgając po coś z zamrażarki, czy nawet przebywając w klimatyzowanym pomieszczeniu, nasze ciało naturalnie próbuje utrzymać ciepło. Jednym ze sposobów jest zwężenie naczyń krwionośnych w kończynach, aby skierować więcej krwi do narządów wewnętrznych. U osób z objawem Raynauda ta reakcja jest jednak nadmierna. Naczynia krwionośne, zwłaszcza małe tętnice w palcach, kurczą się gwałtownie i intensywnie, znacznie ograniczając dopływ krwi. Podobnie dzieje się pod wpływem silnych emocji i stresu. Układ nerwowy, reagując na zagrożenie, może wywołać podobny skurcz naczyń, prowadząc do tych samych, charakterystycznych objawów. To właśnie te czynniki zimno i stres są najczęstszymi wyzwalaczami napadów Raynauda.

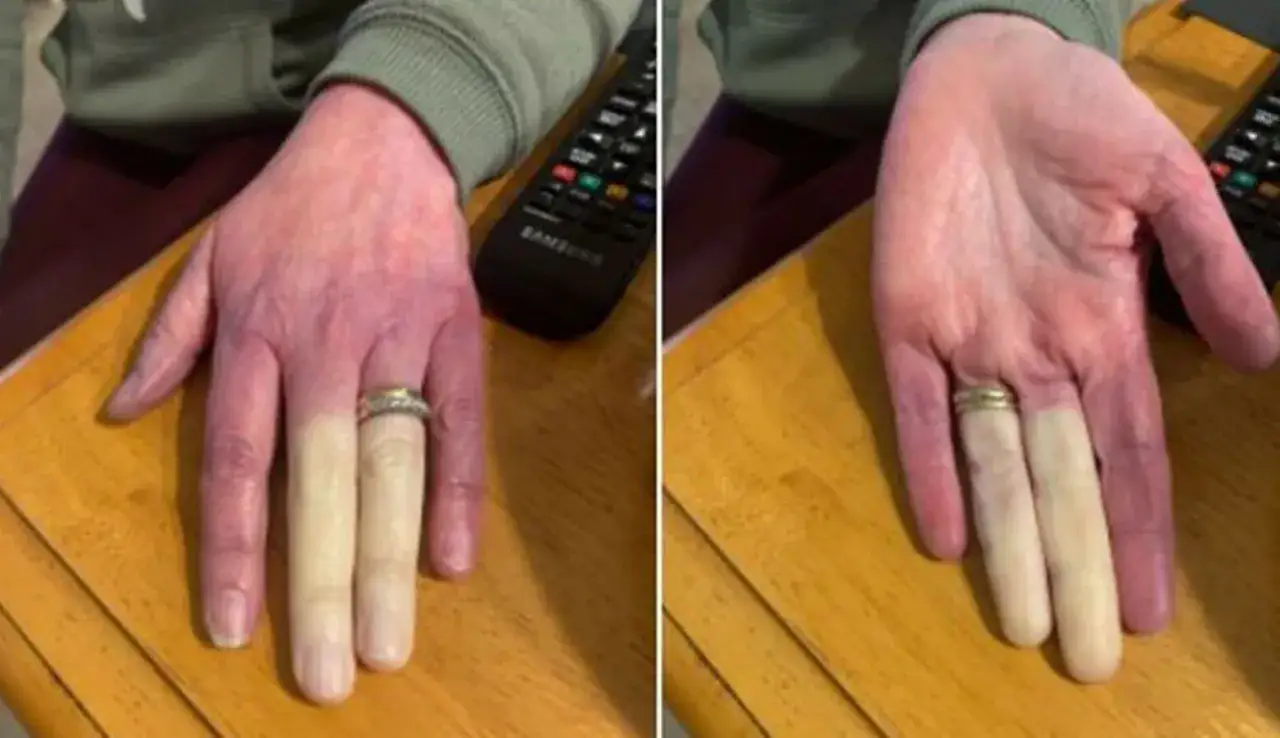
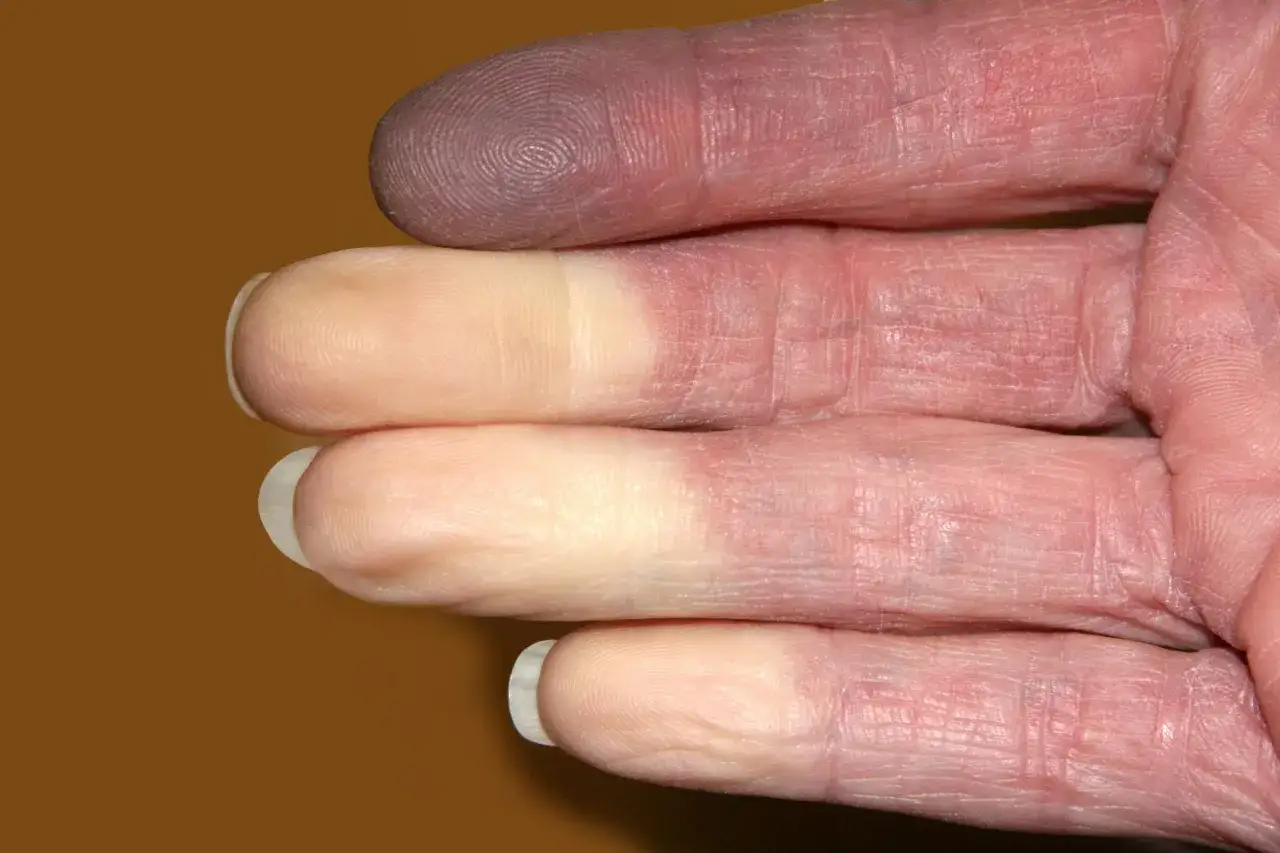
Tęczowe palce, czyli klasyczny trójfazowy objaw Raynauda krok po kroku
Klasycznym i najbardziej rozpoznawalnym objawem zespołu Raynauda jest charakterystyczna, trójfazowa zmiana zabarwienia skóry, często nazywana triadą Raynauda. Obserwowanie, jak palce zmieniają kolor z białego na siny, a następnie na czerwony, może być niepokojące, ale jest to kluczowy element diagnostyki. Warto jednak pamiętać, że nie zawsze wszystkie trzy fazy występują jednocześnie czasem napad może być dwufazowy, na przykład zblednięcie, po którym od razu następuje zaczerwienienie. Przyjrzyjmy się bliżej każdej z tych faz.
Faza 1: Zblednięcie dlaczego palce stają się "jak u trupa"?
Pierwsza faza, zwana fazą bladości lub niedokrwienną, jest wynikiem gwałtownego i całkowitego zatrzymania dopływu krwi do dotkniętych obszarów. Palce stają się wówczas kredowobiałe, wręcz "jak u trupa", co jest efektem braku krwi w naczyniach włosowatych. Towarzyszy temu nieprzyjemne uczucie zimna, a często także drętwienia, ponieważ nerwy również są niedotlenione. To właśnie w tej fazie pacjenci często odczuwają największy dyskomfort związany z utratą czucia i niepokojącym wyglądem dłoni.
Faza 2: Zasinienie skąd bierze się niebieski lub fioletowy kolor skóry?
Po fazie bladości następuje faza sinicy, czyli zastoinowa. W tym etapie, krew, która pozostała w naczyniach włosowatych, staje się uboga w tlen. Hemoglobina, pozbawiona tlenu, zmienia kolor na ciemniejszy, co objawia się sinym lub fioletowym zabarwieniem skóry. To oznaka niedotlenienia tkanek, które wciąż nie otrzymują świeżej, natlenionej krwi. Faza sinicy może trwać różnie długo i jest równie niepokojąca wizualnie, co bladość.
Faza 3: Zaczerwienienie bolesny powrót krążenia, czyli co czujesz, gdy napad mija?
Ostatnia faza to zaczerwienienie, czyli przekrwienie reaktywne. Kiedy skurcz naczyń ustępuje, krew gwałtownie wraca do wcześniej niedokrwionych obszarów. Skóra staje się wówczas intensywnie czerwona, często towarzyszy temu uczucie ciepła, pulsowania, mrowienia, a nierzadko także ból. Ten ból może być od łagodnego po bardzo intensywny, świadcząc o "reaktywacji" zakończeń nerwowych po okresie niedotlenienia. To właśnie w tej fazie wiele osób odczuwa największy dyskomfort bólowy, choć jest to jednocześnie sygnał, że krążenie wraca do normy.
To nie tylko zmiana koloru. Jakich jeszcze objawów możesz doświadczyć?
Objaw Raynauda to znacznie więcej niż tylko wizualne zmiany koloru skóry. Towarzyszą mu liczne inne doznania czuciowe i funkcjonalne, które mogą znacząco wpływać na komfort życia i codzienne funkcjonowanie. Zrozumienie tych dodatkowych symptomów jest kluczowe dla pełnego obrazu choroby i skutecznego zarządzania nią.
Drętwienie, mrowienie i "szpilki" poznaj zaburzenia czucia w zespole Raynauda
Podczas napadu Raynauda, a często także po nim, pacjenci zgłaszają szereg zaburzeń czucia. Najczęściej jest to drętwienie, które może być tak intensywne, że utrudnia wykonywanie precyzyjnych ruchów. Bardzo charakterystyczne jest również mrowienie, często opisywane jako uczucie "szpilek" lub "igieł", które pojawia się, gdy krążenie zaczyna wracać. Te dolegliwości są bezpośrednim skutkiem niedotlenienia zakończeń nerwowych w palcach i mogą być bardzo uciążliwe, zwłaszcza gdy napady są częste lub długotrwałe.
Ból i dyskomfort: Kiedy objawy stają się naprawdę dokuczliwe?
Ból to kolejny, często niedoceniany aspekt objawu Raynauda. Choć niektórzy doświadczają jedynie łagodnego dyskomfortu, u innych ból może być bardzo intensywny, zwłaszcza w fazie zaczerwienienia, kiedy krew gwałtownie wraca do tkanek. Opisywany jest jako piekący, pulsujący lub przeszywający. W cięższych przypadkach, gdy niedokrwienie jest znaczne i długotrwałe, ból może utrzymywać się dłużej i być naprawdę wyniszczający, utrudniając sen i codzienne aktywności. To właśnie wtedy objawy stają się naprawdę dokuczliwe i wymagają pilnej uwagi medycznej.
Osłabienie i utrata zręczności jak napad wpływa na funkcjonowanie dłoni?
Podczas napadu Raynauda, a także bezpośrednio po nim, wiele osób doświadcza osłabienia siły mięśniowej w dotkniętych palcach oraz utraty zręczności. Trudności w poruszaniu palcami, chwytaniu przedmiotów czy wykonywaniu precyzyjnych ruchów są częste. To osłabienie jest wynikiem niedokrwienia mięśni i nerwów, co tymczasowo upośledza ich funkcje. Może to być szczególnie problematyczne w pracy wymagającej manualnej precyzji lub podczas wykonywania prostych, codziennych czynności, takich jak zapinanie guzików czy pisanie.
Palce, nos, uszy gdzie najczęściej atakuje zespół Raynauda?
Choć objaw Raynauda najczęściej kojarzony jest z palcami dłoni i stóp, warto wiedzieć, że może on dotyczyć także innych części ciała. Lokalizacja objawów jest istotna dla diagnostyki i zrozumienia specyfiki tego zjawiska. Przyjrzyjmy się najczęstszym i tym mniej typowym miejscom, w których może pojawić się napadowy skurcz naczyń.
Palce dłoni i stóp: Dlaczego te miejsca są najbardziej narażone?
Palce dłoni i stóp są zdecydowanie najczęstszymi lokalizacjami objawu Raynauda. Wynika to z kilku czynników. Po pierwsze, są to części ciała najbardziej narażone na ekspozycję na zimno. Po drugie, ich unaczynienie charakteryzuje się obecnością licznych małych tętniczek, które są szczególnie wrażliwe na skurcz. Co ciekawe, w przypadku dłoni, objawy często omijają kciuk, co jest charakterystyczną cechą. W palcach stóp objawy mogą być mniej zauważalne ze względu na to, że są one zazwyczaj lepiej chronione przed zimnem przez obuwie.
Nietypowe lokalizacje: Gdy objawy pojawiają się na nosie, uszach lub brodawkach sutkowych
Chociaż rzadziej, objaw Raynauda może pojawić się również w innych, nietypowych miejscach. Należą do nich małżowiny uszne, nos i wargi. W tych obszarach skóra również może zmieniać kolor, stając się blada, sina, a następnie czerwona, co jest szczególnie nieprzyjemne i widoczne. Co więcej, u niektórych kobiet objaw Raynauda może dotyczyć brodawek sutkowych, co objawia się bólem i zmianami koloru, zwłaszcza podczas karmienia piersią lub ekspozycji na zimno. Te nietypowe lokalizacje, choć mniej powszechne, są równie ważne do zidentyfikowania w procesie diagnostycznym.
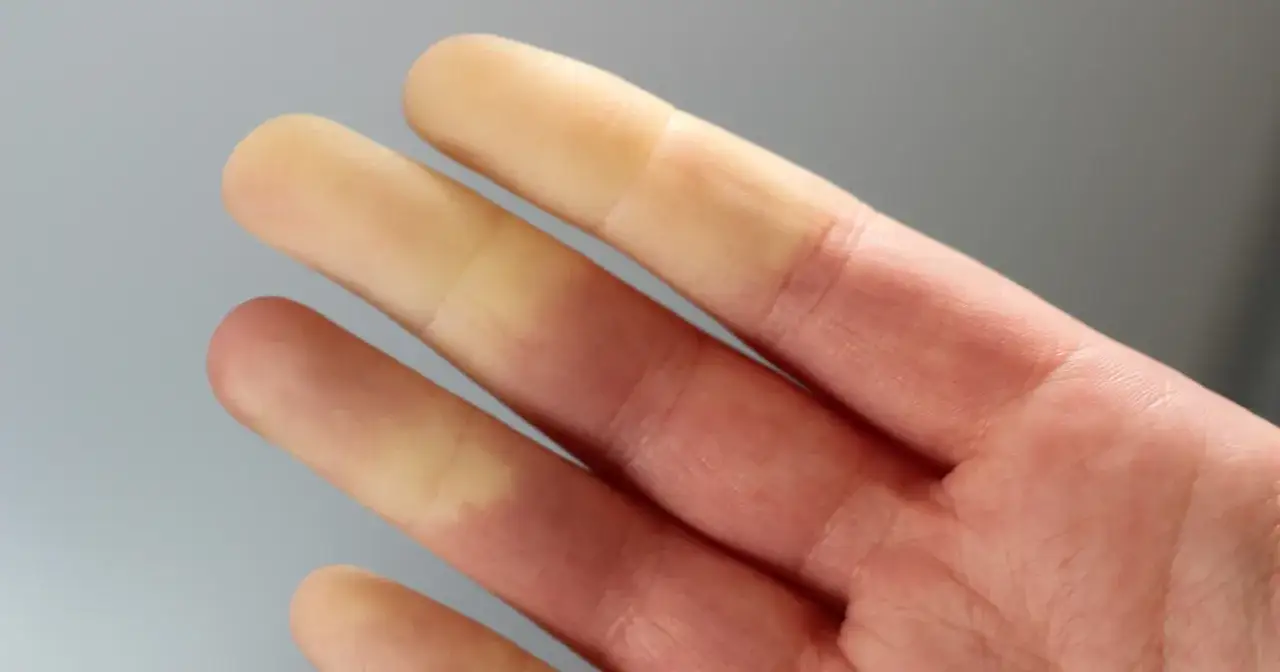
Choroba czy zespół Raynauda? Dlaczego to rozróżnienie jest kluczowe dla Twojego zdrowia
Rozróżnienie między pierwotnym objawem Raynauda (nazywanym chorobą Raynauda) a wtórnym objawem Raynauda (nazywanym zespołem Raynauda) jest absolutnie kluczowe. To nie jest tylko kwestia terminologii, ale fundamentalna różnica, która wpływa na diagnostykę, prognozy i dalsze postępowanie medyczne. Zrozumienie tego podziału pozwala na ocenę powagi sytuacji i podjęcie odpowiednich działań w trosce o własne zdrowie.
Pierwotny objaw Raynauda (choroba): Łagodniejsza postać, która najczęściej dotyka młode kobiety
Pierwotny objaw Raynauda, czyli choroba Raynauda, stanowi około 80% wszystkich przypadków. Ma charakter idiopatyczny, co oznacza, że jego przyczyna nie jest znana. Przebieg tej postaci jest zazwyczaj łagodny i, co najważniejsze, nie prowadzi do uszkodzenia tkanek, takich jak owrzodzenia czy martwica. Zwykle pojawia się u młodych kobiet, najczęściej między 15. a 30. rokiem życia. W przypadku pierwotnego objawu Raynauda, leczenie skupia się głównie na unikaniu czynników wyzwalających i łagodzeniu objawów, a prognozy są zazwyczaj bardzo dobre.
Wtórny objaw Raynauda (zespół): Kiedy siniejące palce są sygnałem alarmowym poważniejszej choroby?
Wtórny objaw Raynauda, czyli zespół Raynauda, jest znacznie poważniejszą postacią, ponieważ stanowi objaw innej, często poważnej choroby podstawowej. W tym przypadku objawy mogą być silniejsze, bardziej bolesne i często asymetryczne, czyli dotykające tylko jednej ręki lub stopy. Co więcej, wtórny zespół Raynauda może prowadzić do poważnych powikłań, takich jak trudno gojące się owrzodzenia na opuszkach palców, a nawet martwica tkanek, co jest stanem wymagającym pilnej interwencji. Pojawienie się objawów Raynauda po 30. lub 40. roku życia jest zawsze sygnałem alarmowym i wymaga pilnej oraz szczegółowej diagnostyki w celu wykluczenia lub potwierdzenia choroby podstawowej.
Jakie choroby mogą kryć się za objawem Raynauda? (m. in. twardzina, toczeń, RZS)
Wtórny zespół Raynauda może być związany z szeroką gamą schorzeń, z których wiele to choroby autoimmunologiczne. Do najczęstszych należą:
- Twardzina układowa: Choroba tkanki łącznej, która może prowadzić do stwardnienia skóry i narządów wewnętrznych. Objaw Raynauda jest często pierwszym symptomem twardziny.
- Toczeń rumieniowaty układowy: Kolejna choroba autoimmunologiczna, która może atakować wiele układów w organizmie.
- Reumatoidalne zapalenie stawów (RZS): Przewlekła choroba zapalna stawów, która może również wpływać na naczynia krwionośne.
- Inne choroby tkanki łącznej: Takie jak zapalenie wielomięśniowe, zapalenie skórno-mięśniowe, mieszana choroba tkanki łącznej.
- Choroby naczyń: Na przykład miażdżyca, zakrzepowo-zarostowe zapalenie naczyń (choroba Buergera).
- Schorzenia hematologiczne: Niektóre choroby krwi, np. krioglobulinemia.
- Choroby neurologiczne: Jak zespół cieśni nadgarstka, który może uciskać nerwy i naczynia.
- Choroby endokrynologiczne: Na przykład niedoczynność tarczycy.
- Leki: Niektóre leki (np. beta-blokery, niektóre chemioterapeutyki) mogą wywoływać lub nasilać objaw Raynauda.
- Urazy i wibracje: Praca z narzędziami wibracyjnymi (np. młoty pneumatyczne) może prowadzić do uszkodzenia naczyń.
Ta lista pokazuje, jak szerokie spektrum chorób może manifestować się poprzez objaw Raynauda, podkreślając wagę dokładnej diagnostyki.
Co "włącza" napad? Poznaj najczęstsze wyzwalacze objawów
Zrozumienie czynników, które prowokują napady objawu Raynauda, jest kluczowe dla zarządzania tym schorzeniem i minimalizowania jego uciążliwości. Unikanie tych wyzwalaczy to często pierwsza i najważniejsza linia obrony. Przyjrzyjmy się, co najczęściej "włącza" napady i jak możemy się przed tym chronić.
Zimno to wróg numer jeden: Nie tylko mróz, ale i klimatyzacja czy zimna woda
Niska temperatura jest bezsprzecznie głównym i najczęstszym wyzwalaczem napadów Raynauda. Nie chodzi tu jednak tylko o siarczysty mróz. Nawet pozornie niegroźne sytuacje mogą wywołać skurcz naczyń. Wejście do klimatyzowanego pomieszczenia latem, trzymanie w ręku zimnego napoju, mycie rąk w zimnej wodzie, a nawet sięganie po produkty z lodówki czy zamrażarki wszystko to może sprowokować napad. Dlatego tak ważne jest, aby osoby z objawem Raynauda zawsze pamiętały o odpowiedniej ochronie termicznej, nawet w sytuacjach, które dla innych wydają się nieistotne.
Stres i silne emocje: Jak psychika wpływa na Twoje krążenie?
Nie tylko zimno, ale także silne emocje i stres mogą być potężnymi wyzwalaczami napadów Raynauda. W sytuacjach stresowych nasz organizm reaguje, uwalniając hormony, które mogą powodować skurcz naczyń krwionośnych, przygotowując ciało do reakcji "walki lub ucieczki". U osób z objawem Raynauda ta reakcja jest nadmierna, prowadząc do typowych zmian koloru i dolegliwości. Dlatego techniki relaksacyjne, zarządzanie stresem i dbanie o równowagę psychiczną są ważnym elementem strategii radzenia sobie z tym schorzeniem.
Inne czynniki ryzyka: Leki, kofeina, wibracje i palenie papierosów
Istnieje szereg innych czynników, które mogą przyczyniać się do występowania lub nasilania objawów Raynauda:
- Wibracje: Osoby pracujące z narzędziami wibracyjnymi, takimi jak młoty pneumatyczne, są narażone na tzw. zespół wibracyjny, który często obejmuje objaw Raynauda.
- Niektóre leki: Pewne grupy leków, w tym beta-blokery (stosowane w chorobach serca i nadciśnieniu), niektóre leki na migrenę, leki przeciwnowotworowe (chemioterapia) czy preparaty zawierające pseudoefedrynę, mogą wywoływać lub nasilać skurcz naczyń.
- Palenie papierosów: Nikotyna jest silnym środkiem zwężającym naczynia krwionośne, co znacząco pogarsza objawy Raynauda i zwiększa ryzyko powikłań. Rzucenie palenia jest kluczowe.
- Kofeina: W dużych ilościach może również wpływać na naczynia krwionośne, choć jej rola jest mniej znacząca niż nikotyny.
Świadomość tych czynników pozwala na ich unikanie lub modyfikację, co może znacząco poprawić jakość życia osób z objawem Raynauda.
Czerwone flagi: Te objawy to sygnał, że musisz natychmiast skonsultować się z lekarzem
Chociaż pierwotny objaw Raynauda jest zazwyczaj łagodny, istnieją pewne "czerwone flagi" objawy, które powinny wzbudzić natychmiastowy niepokój i skłonić do pilnej konsultacji lekarskiej. Są to sygnały, które mogą wskazywać na wtórny charakter zespołu Raynauda, a co za tym idzie, na obecność poważniejszej choroby podstawowej lub ryzyko powikłań. Nie wolno ich ignorować.
Pojawienie się ranek lub owrzodzeń na opuszkach palców
To jeden z najbardziej alarmujących sygnałów. Jeśli na opuszkach palców pojawiają się trudno gojące się ranki, pęcherze, a zwłaszcza owrzodzenia, świadczy to o znacznym i długotrwałym niedokrwieniu tkanek. Takie zmiany są charakterystyczne dla wtórnego zespołu Raynauda i mogą prowadzić do martwicy. Wymagają natychmiastowej oceny lekarskiej i wdrożenia leczenia, aby zapobiec dalszym uszkodzeniom.
Asymetria objawów gdy problem dotyczy tylko jednej ręki lub stopy
Większość przypadków pierwotnego objawu Raynauda charakteryzuje się symetrycznym występowaniem objawów, czyli dotyczy obu dłoni lub obu stóp. Jeśli jednak problem pojawia się tylko w jednej ręce lub jednej stopie, lub objawy są znacznie bardziej nasilone po jednej stronie, jest to silna "czerwona flaga". Asymetria objawów często wskazuje na wtórny zespół Raynauda, sugerując, że przyczyną może być miejscowe uszkodzenie naczynia lub inna choroba ograniczona do jednej kończyny.
Bardzo silny ból, który nie ustępuje po ogrzaniu
Choć ból może towarzyszyć napadom Raynauda, bardzo silny, uporczywy ból, który nie ustępuje po standardowych metodach ogrzewania (np. zanurzeniu rąk w ciepłej wodzie) i utrzymuje się przez długi czas, jest sygnałem alarmowym. Może on świadczyć o poważniejszym niedokrwieniu, a nawet o rozpoczynającej się martwicy tkanek. W takiej sytuacji konieczna jest pilna wizyta u lekarza, aby ocenić stan naczyń i zapobiec trwałym uszkodzeniom.
Pierwszy napad po 40. roku życia dlaczego to tak ważne?
Wiek, w którym pojawiają się pierwsze objawy Raynauda, ma ogromne znaczenie diagnostyczne. Pierwotny objaw Raynauda zazwyczaj manifestuje się u młodych kobiet, między 15. a 30. rokiem życia. Jeśli natomiast pierwsze napady pojawiają się po 30., a zwłaszcza po 40. roku życia, ryzyko wtórnego zespołu Raynauda, związanego z inną chorobą podstawową, znacznie wzrasta. Dlatego każda osoba, która doświadcza objawów Raynauda po raz pierwszy w późniejszym wieku, powinna być pilnie skierowana na szczegółową diagnostykę, aby wykluczyć poważne schorzenia.
Jak lekarz diagnozuje objaw Raynauda? Czego spodziewać się w gabinecie?
Gdy zauważysz u siebie objawy sugerujące zespół Raynauda, kluczowe jest skonsultowanie się z lekarzem. Proces diagnostyczny ma na celu nie tylko potwierdzenie obecności objawu, ale przede wszystkim rozróżnienie między jego pierwotną a wtórną postacią, co ma zasadnicze znaczenie dla dalszego postępowania. Czego możesz spodziewać się podczas wizyty w gabinecie?
Wywiad lekarski o co zapyta specjalista?
Pierwszym i niezwykle ważnym etapem diagnostyki jest szczegółowy wywiad lekarski. Lekarz będzie zadawał pytania dotyczące charakteru, częstotliwości i nasilenia napadów. Z pewnością zapyta o to, co wywołuje objawy (zimno, stres, inne czynniki), jak długo trwają, czy towarzyszy im ból, drętwienie, mrowienie oraz czy występują inne niepokojące symptomy. Istotne będą również informacje o historii chorób w rodzinie, przyjmowanych lekach, ewentualnych urazach oraz stylu życia (np. palenie papierosów, praca z narzędziami wibracyjnymi). Im dokładniej odpowiesz na te pytania, tym łatwiej będzie lekarzowi ukierunkować dalszą diagnostykę.
Kapilaroskopia: Bezbolesne badanie, które "zagląda" w Twoje naczynia
Kluczowym badaniem w diagnostyce objawu Raynauda, szczególnie w celu różnicowania postaci pierwotnej od wtórnej, jest kapilaroskopia wału paznokciowego. To bezbolesne i nieinwazyjne badanie, które polega na oglądaniu naczyń włosowatych (kapilar) pod powiększeniem, zazwyczaj pod mikroskopem lub wideokapilaroskopem. Lekarz nakłada kroplę olejku na wał paznokciowy (skórę u podstawy paznokcia) i obserwuje mikrokrążenie. W przypadku pierwotnego objawu Raynauda obraz kapilar jest zazwyczaj prawidłowy. Natomiast we wtórnym zespole Raynauda, szczególnie w chorobach tkanki łącznej, obserwuje się charakterystyczne zmiany, takie jak poszerzone, zniekształcone naczynia, obszary beznaczyniowe czy mikrowylewy. To badanie jest fundamentalne i pozwala na wczesne wykrycie potencjalnie poważnych schorzeń.
Przeczytaj również: Nie ignoruj lekkiego udaru (TIA)! Objawy i co robić?