Ten artykuł odpowie na nurtujące pytanie, czy udar jest groźny, dostarczając rzetelnych i konkretnych informacji na temat jego powagi. Zrozumiesz, co sprawia, że udar jest tak niebezpieczny, zarówno w kontekście bezpośredniego zagrożenia życia, jak i długofalowych konsekwencji dla zdrowia i funkcjonowania, a także dowiesz się, jak można minimalizować jego skutki.
Udar mózgu jest stanem bezpośredniego zagrożenia życia i główną przyczyną trwałej niepełnosprawności.
- W Polsce udar mózgu dotyka 70 000 - 90 000 osób rocznie, co 8 minut ktoś przechodzi udar.
- Śmiertelność w Polsce wynosi około 30% w ciągu 3 miesięcy, będąc 2-3 krotnie wyższą niż w Europie Zachodniej.
- Udar niedokrwienny (80-87% przypadków) jest najczęstszy, udar krwotoczny (15-20%) ma wyższą śmiertelność.
- Szybka reakcja i zasada "czas to mózg" są kluczowe, ponieważ leczenie trombolityczne jest skuteczne tylko do 4,5 godziny.
- Długofalowe skutki obejmują niepełnosprawność fizyczną, zaburzenia mowy, poznawcze i emocjonalne.
- Nadciśnienie, migotanie przedsionków i palenie papierosów to główne czynniki ryzyka ciężkiego przebiegu udaru.
Tak, udar jest groźny: dlaczego to stan bezpośredniego zagrożenia życia?
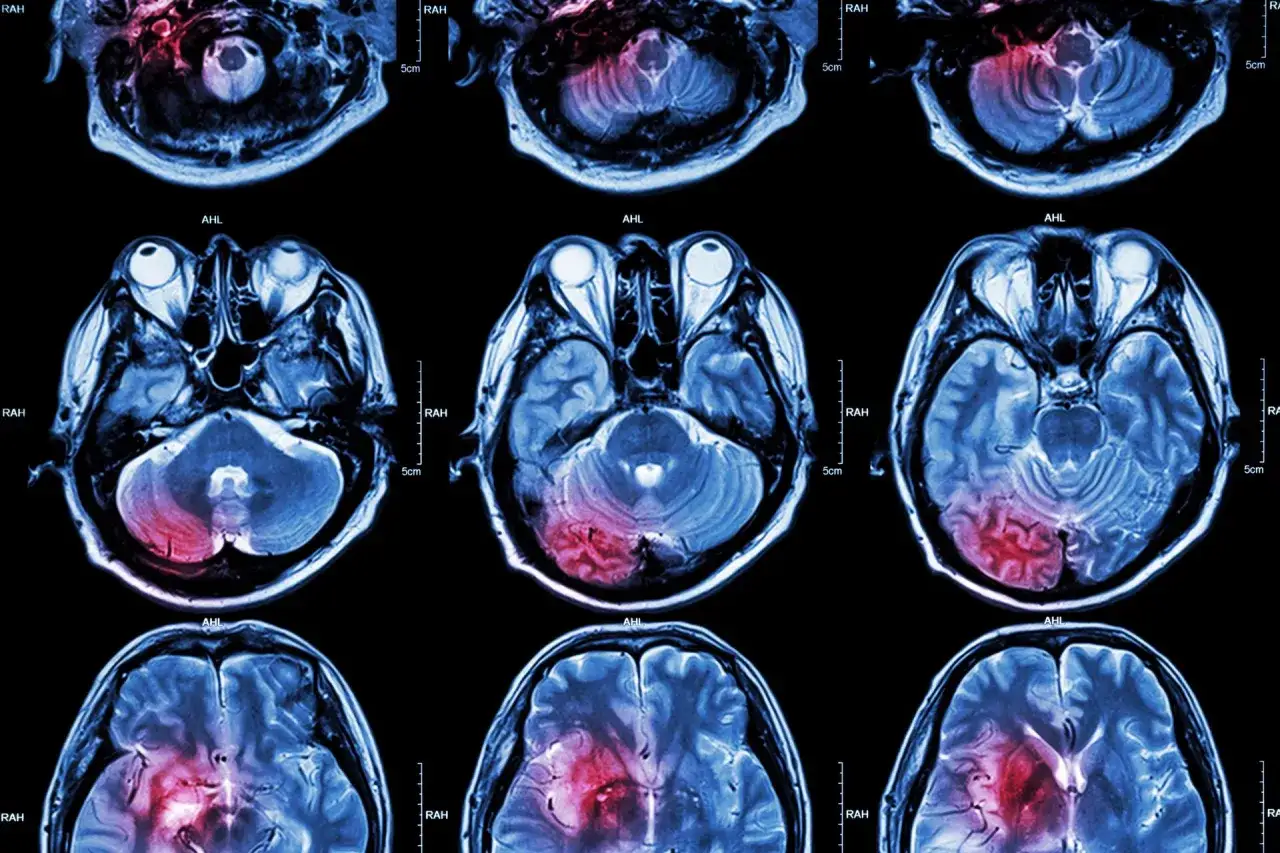
Odpowiadając wprost na pytanie, czy udar jest groźny, muszę stanowczo powiedzieć: tak, udar mózgu to stan bezpośredniego zagrożenia życia. Jest to nagłe zdarzenie neurologiczne, które wymaga natychmiastowej interwencji medycznej. Mózg, jako centrum dowodzenia naszego organizmu, jest niezwykle wrażliwy na niedobór tlenu i składników odżywczych. Kiedy dochodzi do udaru, jego prawidłowe funkcjonowanie zostaje gwałtownie zaburzone, co może prowadzić do nieodwracalnych uszkodzeń, a w wielu przypadkach do śmierci.
W kontekście udaru kluczowa jest zasada "czas to mózg". Oznacza to, że każda minuta, która upływa od wystąpienia pierwszych objawów, jest bezcenna. Im szybciej pacjent trafi pod opiekę specjalistów, tym większe są jego szanse na ograniczenie rozmiaru uszkodzeń mózgu i odzyskanie sprawności. Leczenie trombolityczne, które może rozpuścić zakrzep blokujący dopływ krwi do mózgu w przypadku udaru niedokrwiennego, jest skuteczne tylko w ściśle określonym oknie terapeutycznym zazwyczaj do 4,5 godziny od pojawienia się objawów. Po tym czasie możliwości interwencji medycznej znacznie się zawężają, a ryzyko trwałej niepełnosprawności drastycznie wzrasta.
Mechanizm zniszczenia, jaki zachodzi w mózgu podczas udaru, jest brutalny. W przypadku udaru niedokrwiennego, gdy dopływ krwi zostaje odcięty, komórki mózgowe, pozbawione tlenu i glukozy, zaczynają obumierać w ciągu kilku minut. Ten proces jest nieodwracalny. Podobnie dzieje się w udarze krwotocznym, gdzie wylew krwi do mózgu nie tylko uszkadza tkankę bezpośrednio, ale także zwiększa ciśnienie wewnątrzczaszkowe, uciskając i niszcząc zdrowe komórki. Każda zniszczona komórka mózgowa to utracona funkcja, która może nigdy nie zostać w pełni przywrócona.
Patrząc na polskie realia, skala problemu jest naprawdę szokująca. Każdego roku w Polsce udaru mózgu doznaje od 70 000 do 90 000 osób. To oznacza, że co 8 minut ktoś w naszym kraju przechodzi udar mózgu. Niestety, statystyki śmiertelności są alarmujące: około 30% pacjentów umiera w ciągu pierwszych 3 miesięcy od wystąpienia udaru. Co więcej, wskaźniki śmiertelności w Polsce są 2-3 krotnie wyższe niż w krajach Europy Zachodniej, co wskazuje na potrzebę dalszej poprawy opieki. Po ostrej fazie choroby, 20% pacjentów wymaga stałej opieki, 30% potrzebuje pomocy w codziennych czynnościach, a jedynie 50% odzyskuje niemal pełną sprawność. Te liczby wyraźnie pokazują, jak poważnym i wszechobecnym zagrożeniem jest udar.
Nie każdy udar jest taki sam: który rodzaj stanowi największe zagrożenie?
Choć każdy udar jest groźny, warto zdać sobie sprawę, że nie wszystkie są identyczne. Różnią się mechanizmem powstawania, a co za tym idzie rokowaniami i sposobem leczenia. Zrozumienie tych różnic jest kluczowe dla oceny indywidualnego ryzyka i potencjalnych konsekwencji.
Najczęstszym typem jest udar niedokrwienny, zwany również zawałem mózgu. Stanowi on około 80-87% wszystkich przypadków. Dochodzi do niego, gdy tętnica doprowadzająca krew do mózgu zostaje zablokowana, najczęściej przez zakrzep. Chociaż udar niedokrwienny charakteryzuje się niższą śmiertelnością niż udar krwotoczny, często prowadzi do trwałej niepełnosprawności, wymagającej długotrwałej rehabilitacji i adaptacji do zmienionych warunków życia.Znacznie groźniejszy, choć rzadszy, jest udar krwotoczny, czyli wylew. Stanowi on około 15-20% przypadków udarów. Dochodzi do niego, gdy naczynie krwionośne w mózgu pęka, powodując krwotok. Ten typ udaru wiąże się z wyższą śmiertelnością i cięższym przebiegiem. Statystyki pokazują, że połowa pacjentów z udarem krwotocznym umiera w ciągu pierwszych dwóch dni od zdarzenia, co czyni rokowania znacznie poważniejszymi i podkreśla jego dramatyczny charakter.
Warto również wspomnieć o przemijającym ataku niedokrwiennym (TIA), często nazywanym "mini-udarem". Jest to tymczasowe zablokowanie przepływu krwi do mózgu, które powoduje objawy podobne do udaru, ale ustępują one samoistnie, zazwyczaj w ciągu kilku minut lub godzin, bez pozostawienia trwałych uszkodzeń. Mimo że objawy TIA mijają, nie wolno go ignorować! To bardzo poważny sygnał alarmowy, często poprzedzający pełny udar. Osoba, która doświadczyła TIA, powinna natychmiast zgłosić się do lekarza, aby zidentyfikować przyczynę i podjąć działania prewencyjne.
Długofalowe skutki udaru: jak wygląda życie po wyjściu ze szpitala?
Udar to nie tylko bezpośrednie zagrożenie życia, ale przede wszystkim przyczyna długotrwałych zmian, które redefiniują codzienne funkcjonowanie pacjenta i jego bliskich. Wyjście ze szpitala to często początek nowej, trudnej drogi, pełnej wyzwań i konieczności adaptacji do nowej rzeczywistości.
Wśród najbardziej widocznych konsekwencji udaru, które mogą znacząco wpłynąć na jakość życia, wyróżniamy:
- Niedowłady lub paraliż kończyn (często jednostronny), problemy z chodzeniem, równowagą i koordynacją, co utrudnia samodzielne poruszanie się i wykonywanie podstawowych czynności.
- Asymetria twarzy, która może wpływać na mimikę, mowę i przyjmowanie pokarmów.
- Zaburzenia mowy (afazja): problemy z mówieniem, rozumieniem mowy, czytaniem i pisaniem, co znacząco utrudnia komunikację i interakcje społeczne.
- Zaburzenia widzenia: podwójne widzenie, ograniczone pole widzenia lub całkowita utrata wzroku w jednym oku, co wpływa na orientację w przestrzeni i bezpieczeństwo.
Oprócz widocznych niepełnosprawności, udar pozostawia po sobie również szereg niewidocznych, lecz równie wyniszczających konsekwencji. Mam tu na myśli przede wszystkim problemy poznawcze, takie jak trudności z pamięcią, myśleniem, postrzeganiem i koncentracją. Pacjenci mogą mieć kłopoty z planowaniem, rozwiązywaniem problemów czy przyswajaniem nowych informacji. Równie ważne są problemy emocjonalne i behawioralne: depresja, lęk, nagłe zmiany nastroju, drażliwość, a nawet impulsywność, które mogą znacząco obniżać jakość życia i utrudniać powrót do społeczeństwa.
Nowa rzeczywistość po udarze dotyka nie tylko pacjenta, ale całą jego rodzinę. Bliscy stają się często głównymi opiekunami, co wiąże się z ogromnym obciążeniem fizycznym i psychicznym. Muszą nauczyć się wspierać chorego w codziennych czynnościach, zrozumieć i zaakceptować jego ograniczenia, a także pomóc mu w procesie rehabilitacji. To wymaga ogromnej cierpliwości, empatii i zdolności adaptacyjnych. Rola bliskich w procesie zdrowienia jest nie do przecenienia, a ich wsparcie ma fundamentalne znaczenie dla poprawy jakości życia pacjenta po udarze.
Co decyduje o rokowaniu? Czynniki, od których zależy, jak groźny będzie udar
Rokowanie po udarze mózgu to złożona kwestia, na którą wpływa wiele czynników. Nie ma dwóch identycznych przypadków, a ostateczny przebieg i stopień odzyskania sprawności zależą od wzajemnego oddziaływania różnych elementów.
Ponownie muszę podkreślić, że kluczowe znaczenie ma szybkie rozpoznanie objawów udaru i natychmiastowe wezwanie pomocy. Każda minuta zwłoki to utrata milionów komórek mózgowych. Szybka reakcja, czyli transport pacjenta do specjalistycznego ośrodka udarowego, zwiększa szanse na zastosowanie skutecznego leczenia, takiego jak tromboliza, która może uratować mózg przed rozległymi i trwałymi uszkodzeniami. To prawdziwy wyścig z czasem, który może zadecydować o przyszłości pacjenta.
Istnieją również czynniki, które znacząco zwiększają ryzyko ciężkiego przebiegu udaru i gorszych rokowań. Do głównych "winowajców" należą nadciśnienie tętnicze, migotanie przedsionków i palenie papierosów. Te schorzenia i nawyki drastycznie zwiększają prawdopodobieństwo wystąpienia rozległego udaru. Dodatkowo, wiek pacjenta i jego ogólny stan zdrowia, w tym obecność chorób współistniejących, mają znaczący wpływ na rokowania. Niestety, udar krwotoczny, ze względu na swój charakter, z reguły wiąże się z gorszymi perspektywami, a uszkodzenie pnia mózgu jest szczególnie groźne, ponieważ odpowiada on za podstawowe funkcje życiowe.
W tej "drugiej bitwie o sprawność", jaką jest życie po udarze, rehabilitacja jest absolutnie kluczowa. To nie jest opcja, to konieczność. Intensywna, spersonalizowana terapia fizyczna, logopedyczna, neuropsychologiczna jest niezbędna do odzyskiwania utraconych funkcji, poprawy koordynacji, mowy i zdolności poznawczych. To dzięki ciężkiej pracy pacjenta i zaangażowaniu terapeutów możliwe jest maksymalne zmniejszenie długoterminowych konsekwencji udaru i poprawa jakości życia.
Podsumowanie: udar jest groźny, ale czy zawsze musi być wyrokiem?
Z całą pewnością udar mózgu jest stanem niezwykle groźnym, niosącym ze sobą ryzyko śmierci i trwałej niepełnosprawności. Jednakże, odpowiadając na pytanie zawarte w nagłówku, muszę stanowczo stwierdzić, że nie zawsze musi być wyrokiem. Dzięki postępom w medycynie, rosnącej świadomości społecznej i coraz lepszym metodom leczenia i rehabilitacji, perspektywy dla pacjentów po udarze są dziś znacznie lepsze niż jeszcze kilkanaście lat temu.
Zawsze powtarzam, że "lepiej zapobiegać niż leczyć". To zasada, która w przypadku udaru mózgu nabiera szczególnego znaczenia. Aktywna kontrola czynników ryzyka, takich jak nadciśnienie tętnicze, migotanie przedsionków czy palenie papierosów, jest absolutnie fundamentalna. Zdrowy styl życia, regularna aktywność fizyczna, zbilansowana dieta i unikanie używek mogą znacząco zmniejszyć szanse na zachorowanie na udar, a tym samym uchronić nas przed jego dramatycznymi konsekwencjami. Współczesna medycyna oferuje realną nadzieję. Nowoczesne metody leczenia, takie jak wczesna tromboliza czy trombektomia mechaniczna, potrafią w wielu przypadkach przywrócić przepływ krwi do mózgu i zminimalizować uszkodzenia. Co więcej, intensywna, spersonalizowana rehabilitacja, prowadzona przez multidyscyplinarny zespół specjalistów, zmienia perspektywę pacjentów, oferując realne szanse na powrót do sprawności, a nawet do aktywnego życia. Kluczem jest wczesna interwencja, ciągła praca nad zdrowiem i niezłomna wiara w możliwości powrotu do normalności.
